Вы можете выбрать товар из Каталога.
Лечение пролежней. Алгоритм выбора повязок.
Пролежни у больных с тяжелыми травмами – профилактика и лечение
У тяжелых больных, чья двигательная активность ограничена (лежачие больные с травмами позвоночника, переломами шейки бедра и пр.) очень часто образуются пролежни как результат длительного сдавления мягких тканей в районе костных выступов. Каждый шестой пациент, прикованный к постели, имеет пролежни либо подвергается риску их развития в ближайшем будущем. К группе повышенного риска можно отнести пациентов со следующими состояниями:
- Преклонный возраст.
- Ограниченная подвижность.
- Травмы костей таза или позвоночника.
- Нарушение периферического кровообращения.
- Недержание кала и мочи.
- Неврологические расстройства.
- Гипопротеинемия.
- Анемия.
- Обезвоживание организма.
- Лечение цитостатиками.
Своевременная и грамотная профилактика пролежней способна предотвратить их развитие. Она заключается в периодическом изменении позы пациента (время от времени его следует поворачивать на другой бок или укладывать на спину, если это позволяет сделать характер травмы), использовании ортопедических подушек и обработке участков локализации пролежней специальными средствами. Отличные результаты дляпрофилактики пролежней в составе комплексных противопролежневых мероприятий дает применение защитной пены (протектора) для кожи Меналинд профэшнл (Menalind® professional Hautprotektor) или защитного крема с оксидом цинка Меналинд профэшнл (Menalind® professional Hautschutzcreme). Средства образуют на поверхности кожи защитный слой, который эффективно предохраняет кожу от раздражения мочой и калом. Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины.
Если же предотвратить появление пролежней у больных не удалось, следует начинать лечение, чтобы не допустить некроза кожи и подлежащих тканей, который наступает в третьей стадии развития пролежней. Обязательно следует довести до сведения родственников пациента, у которогопоявились пролежни, как лечить их правильно и эффективно.
Пролежни у больных в первой стадии выглядят как воспаленные отечные гиперемированные (покрасневшие) участки кожи, иногда вместо гиперемии наблюдается ярко выраженный цианоз (синюшность). На этой стадии хорошее средство от пролежней – повязки TenderWet 24 и TenderWet 24 active, которые оптимально подходят для лечения хронических ран, в том числе и с некротическими изменениями тканей.
При переходе во вторую стадию пролежни выглядят как множественные пузыри с геморрагическим либо серозным содержимым. При вскрытии таких пузырей остаются небольшие плохо заживающие ранки, в дальнейшем кожа и подкожные ткани начинают отмирать (развивается некроз тканей). На этих стадиях эффективнее будет применять мазь от пролежней, точнее, современные и удобные мазевые повязки. Оптимальным выбором станут мазевые повязки Hydrotul , Atrauman Ag, Branolind N. Их применение позволяет предотвратить развитие некротического процесса.
В том случае, если некротические изменения тканей уже проявились и начали появляться глубокие пролежни, лечение должно быть комплексным – хирургическим и медикаментозным. Хирургическое лечение будет заключаться в неоднократном иссечении омертвевших тканей (некрэктомии), медикаментозное – в применении современных повязок TenderWet active cavity, Hydrosorb gel, PermaFoam cavity, которые значительно ускоряют процесс очищения ран и их заживления. При глубоких больших пролежнях, когда удалять приходится значительные участки очагов некроза, требуется выполнение аутодермопластики, то есть закрытия раны полнослойным лоскутом собственной кожи и подлежащих мягких тканей пациента.
Алгоритм выбора повязки
Образуются в результате ишемии при длительном сдавлении тканей. Чаще всего пролежни образуются у тяжелых больных с низкой двигательной активностью: при острых нарушениях мозгового кровообращения, переломах шейки бедра и, особенно, при травмах позвоночника, сопровождающиеся полной обездвиженностью пациента в сочетании с нарушением трофической иннервации. По статистическим данным каждый шестой госпитализированный пациент находится в группе риска по развитию пролежней или уже имеет их.
К факторам риска развития пролежней следует отнести:
- старческий возраст пациента
- ограничение подвижности
- недержание мочи и кала
- травмы позвоночника и костей таза
- сенсорные и двигательные неврологические расстройства
- нарушение периферического кровообращения
- анемия
- гипопротеинемия
- обезвоживание
- применение цитостатиков
Пролежни локализуются в областях сдавления мягких тканей между костными выступами и поверхностью постели. Если больной лежит на спине, характерная локализация пролежней — на крестце, пятках, лопатках, реже на затылке, локтях. В положении на боку часто поражаются ушные раковины, область большого вертела бедренной кости. Пролежни в местах костных выступов развиваются так же при наложении гипсовых повязок и шин.
При развитии пролежня мягких тканей сначала появляется стойкая гиперемия или цианоз кожи и отечность данной области, затем пузыри с серозным и геморрагическим содержимым, после вскрытия которых остаются небольшие ранки, затем развивается некроз (омертвение) кожи и подлежащих тканей.
В тяжелых случаях некроз распространяется до кости, развивается сухая или влажная гангрена.
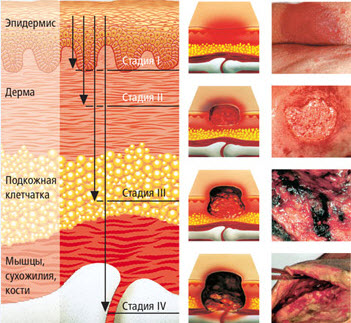
После отторжения хронических некрозов образуется хроническая рана, плохо поддающаяся лечению.
При инфицировании пролежня появляется гнойное отделяемое, гиперемия, отек и болезненность тканей, окружающих рану.
При образовании пролежней лечение включает многократные хирургические обработки с выполнением некрэктомии, местное лечение, направленное на ускорение процессов очищения и заживления, общее лечение, направленное на мобилизацию защитных сил организма. При больших глубоких пролежнях выполняется аутодермопластика. Применение современного перевязочного материала, обладающего рядом преимуществ, в том числе высокой атравматичностью, при лечении любых хронических ран, в том числе и пролежней, имеет особые показания. Некоторые виды современных повязок для удобства применения при типичных пролежнях изготавливаются по форме крестца.
АЛГОРИТ ВЫБОРА ПОВЯЗКИ
I и II стадии
Фаза воспаления
- Наличие некрозов
- TenderWet 24 active, TenderWet 24
- Инфекция
- выраженная экссудация – Atrauman Ag, PermaFoam, Sorbalgon.
- умеренная экссудация - Atrauman Ag, TenderWet 24 active, TenderWet 24
- Наличие фибрина
- выраженная экссудация
- нормальная кожа – PermaFoam comfort, PermaFoam sasral, PermaFoam concave
- чувствительная кожа – PermaFoam
- умеренная экссудация - TenderWet 24 active, TenderWet 24, Hydrosorb gel
- выраженная экссудация
Фаза грануляции
- выраженная экссудация
- Нормальная кожа - PermaFoam comfort, PermaFoam sasral, PermaFoam
- Чувствительная кожа – PermaFoam, Hydrotul
- умеренная экссудация
- Нормальная кожа – Hydrocoll, Hydrocoll sasral, Hydrocoll concave
- Чувствительная кожа – Hydrosorb, Hydrotul
Фаза эпителизации
- нормальная кожа – Hydrocoll thin, Hydrosorb comfort, Hydrofilm
- чувствительная кожа – Hydrosorb, Hydrotul
III и IV стадии
Фаза воспаления
- Наличие некрозов
- TenderWet active cavity, Hydrosorb gel
- Инфекция
- выраженная экссудация - Atrauman Ag, PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация - Atrauman Ag, TenderWet active cavity
- Наличие фибрина
- выраженная экссудация - PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация - TenderWet active cavity, Hydrosorb gel
Фаза грануляции
- выраженная экссудация - PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация - TenderWet active cavity, Hydrosorb gel
Фаза эпителизации
- нормальная кожа - Hydrocoll thin, Hydrosorb comfort, Hydrofilm
- чувствительная кожа - Hydrosorb, Hydrotul
